メディカルチェック
第4話 胃がんに勝つ
脳卒中、心臓病、高血圧とともに、がんは日本人の三大死因の一つです。
がんはどうして恐いのでしょうか?
それは、人間の正常な組織に侵入し、その機能を侵し、血管やリンパ管を通って全身に転移するからです。
そして全身をジワジワと侵食し機能不全に陥れ、機能停止へと向かわせるからなのです。
がんに勝つには、現時点では『早期発見』、これにつきます。
胃がんの初期には特有の症状はありませんので、人間ドックや集団検診で検査を受け、発見するしか方法がありません。
胃レントゲン検査、胃内視鏡検査を毎回受けられている読者も
多いと思います。
早期に見つかれば、周囲組織への侵潤も弱く、転移もないのです。
早期胃がんで発見されれば、外科手術を行い、悪いがん細胞を切除してしまいます。
そして、手術後5年間に再発がなければ、まずはひと安心で
「がんに勝ったぞー!」と叫びたくなります。
しかし、その後、
「がんには勝ったけど、やはり胃の一部や全部を取ったら体重も減るし、ときどき胸やけもするし、何とかならんかなあー?」
と思うようになることもあります。
そこで、『早期胃がんの中でも、特に小さながんは、胃ファイバー(胃カメラ)でむしり取ってしまえば大丈夫でない?』という方法もあることを紹介します。
もちろん、この結論を出すには、蓄積された早期胃がんの外科手術成績、生存率、再発率を詳しく検討したうえでのことです。
せっかく内視鏡で取ったのに、再発したとか、合併症が起きたというのでは意味がありませんから、「内視鏡で取れるのか、外科手術が良いのか」は、先生方が一人ひとりの患者さんを徹底的に話し合い決めます。
内視鏡で早期胃がんが取れれば、早く退院できるし、退院後の社会復帰も早いので、魅力的ですよね。
なにごとも早め早めが良いようです。
通常は年1回の胃ファイバー検査で十分ですが、潰瘍歴のある方やがん家系の方、喫煙歴が20年以上ある方、飲酒歴の長い方などは半年に一度の検査をお受けください。
もし、検査を受けて疑わしい病変が発見された時は、内視鏡下生検(胃ファイバーを使った細胞検査)が行われるでしょう。
その結果、心配ないのか、経過観察が必要か、治療が必要か、
判定されます。
結果が出るまでに大体1週間から10日間くらいかかります。
その間は非常に心配でしょうが、前向きに待つ(?)ことが大事です。
もし、判定で何らかの治療が必要となっても、クヨクヨしてはいけません。
笑いは科学的に人間の免疫能力を向上させることが実証済みですから、明るく対応しましよう。
「私はどうなんだ?」ですって?
そうですね。
私は大酒を呑んで胃がん細胞をやっつけちやいます。
その前にこっちが急性アルコール中毒で倒れちやいますね。
冗談はさておき、繰り返しますが、
『定期検査・早期発見』がキーワードです。
第5話 大腸は大丈夫?
今回は大腸の話です。
まず、解剖を勉強しましょう。
「大腸というと下腹部かな」と思っていませんか?
違うんですよ。
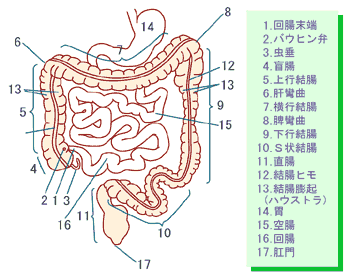 図のように小腸を流れてきた食物は、盲腸(一般に盲腸と言われているのは正確には虫垂といいます)に入り身体の右側を上り(上行結腸)、身体を横断して(横行結腸)左側を下がり(下行結腸)S字に曲がり(S状結腸)直腸を通って肛門に至るのです。
図のように小腸を流れてきた食物は、盲腸(一般に盲腸と言われているのは正確には虫垂といいます)に入り身体の右側を上り(上行結腸)、身体を横断して(横行結腸)左側を下がり(下行結腸)S字に曲がり(S状結腸)直腸を通って肛門に至るのです。
大腸の検査には、便潜血検査、大腸レントゲン検査、大腸内視鏡検査があります。
最近は水洗トイレやウォシュレットの普及によるためか、大腸検査を嫌がる患者さんが減ってきました。
平成2年ごろは、「大腸の検在をしましょう」とお話すると尻込みする(シャレじゃないですよ)患者さんが多かったものですが、最近は、みなさん積極的に検査を受けてくださいます。
便潜血検査
便の一部を容器に入れて、病院に持ってきていただきます。
検便のようなものです。
大腸ポリープや大腸がんの一部から微量な出血をきたす場合があり、その性質を利用し病変を見つけ出そうとするものです。
簡単にできる検査ですが、大腸に病変が存在しなくても陽性と反応したり(偽陽性)、大腸に病変が存在しても陰性と反応する(偽陰性)場合があり、完璧な検査ではありませんが、検診や人間ドックなどで取り入れられています。
大腸レントゲン検査
肛門からバリウムを注入した後、空気を送り込んで写真を撮る検査です。
昔はこの検査が主流でしたが、最近は後に述べる内視鏡検査が主流となりつつあります。
検査前日に検査食を必要とする煩わしさと、実際の検査においてレントゲン台上で体位変換が必要になるので、腰痛などをお持ちのお年寄りには不向きです。
検査前日に下剤を飲むため、「夜通しトイレに通って、大変だった」という方もいます。
大腸内視鏡検査
いわゆる大腸カメラです。
肛門から細い管を入れて直腸から盲腸までを検査します。
昔はかなり時間がかかって痛みを伴ったのですが、機器の発達や技術の進歩により、かなりの短時間で楽な検査ができるようになりました。
レントゲン検査よりも小さな病変を見つけることができます。
前日の検査食は不要で、検査4時間前から液状の下剤を飲み始め(かなり大量です)、ジャーっという透明な水様便になれば検査を行えます。
食生活の欧米化に伴い、日本人も大腸の病気が急増しています。
下痢・便秘が続いたり、便に血が混じる時は、「痔かな」と簡単に考えず、まず胃腸科(消化器科)を受診してください。
第6話 大腸の病気
前回は大腸の解剖と各種検査法を勉強しました。今回は大腸の病気のお話しです。
大腸がん
一番恐い病気です。
しかし、食道がんや胃がんほど恐くありません。
なぜなら、かなり進行した状況で発見されても、5年生存率(がん治癒率の一つの目安です)が期待できるからです。
実際、わたしの外来でも、手術後にピンピンして通院している方が、かなりいらっしゃいます。
一方、ご自分で「痔だろう」と考えられて放置し、いよいよ血便がひどくなり、本院に受診された時は、すでにがんが肝臓に転移しており、綜合病院に紹介してもわずか1週間でお亡くなりになった患者さんもいました。
やはり、『がんはあなどるなかれ』ですね。
遺伝的要素も指摘されており、家族内発生もあります。
ご両親やご兄弟に大腸がんの方がいらっしゃる場合は、年2回くらいの大腸検査をなされたほうが良いでしょう。
大腸ポリープ
大腸にできるイボです。
大腸レントゲン検査や大腸ファイバーで見つけることができます。
大腸ファイバーでは、さらに組織の一部を採り(生検・バイオプシー)、良悪性の判断をすることができます。
悪性または悪性に進行する可能性のあるポリープは、ファイバーを使って切除(ポリペクトミー)を行ったり外科手術になります。
潰瘍性大腸炎 クローン病
それぞれ独立した疾患ですが、炎症性大腸疾患として同じグループの病気です。
特徴は、長期の下痢、粘液便、粘血便、下腹部痛、体重減少などです。
慢性の疾患ですので長らく病気と付き合う必要があります。
一時治ったと思っても、また症状がでてきたり(再燃・再発)、突然悪くなったり(急性憎悪)、なかなか厄介な病気です。
ストレスや疲労も関与していると考えられていますが、原因不明な病気の一つです。
過敏性腸症候群
忙しい現代人の病気の一つです。
朝、会社や学校に行こうと思うと急にトイレに行きたくなり、下痢になります。
決してなまけや怠惰、さぼりではないのに症状が出てきます。
ストレスが関与しているとも考えられて、
心身症の一つと捉えても良いでしょう。
「電車内で便意を催したら、すぐに降りられるように常にドアのそばに立っている」、「通勤通学途中のトイレの位置は全部把握している」などと、患者さんにとっては切実な問題です。
大腸レントゲン検査は、胃の緊張度を診断できますので、この病気の診断に役立つ時があります。
最近、良い薬が発売されております。
精神的なカウンセリングが有効な場合がありますので、胃腸科、心療内科、神経科の受診をお勧めします。
薬剤性腸炎
珍しい病気ですが、覚えておくとよろしいでしょう。
風邪や腰痛症などで抗生物質や鎮痛・解熱剤を内服したあと、突然下血や下腹部痛が出現する病気です。
薬剤を中止、あるいは変更すればすみやかに症状も軽快し、後遺症を残しません。
これであなたも大腸の病気のプロフェッショナルです。
ご家族にも教えてあげてください。
次回は肝臓のお話しです。
肝心かなめの、お話しですよ。


